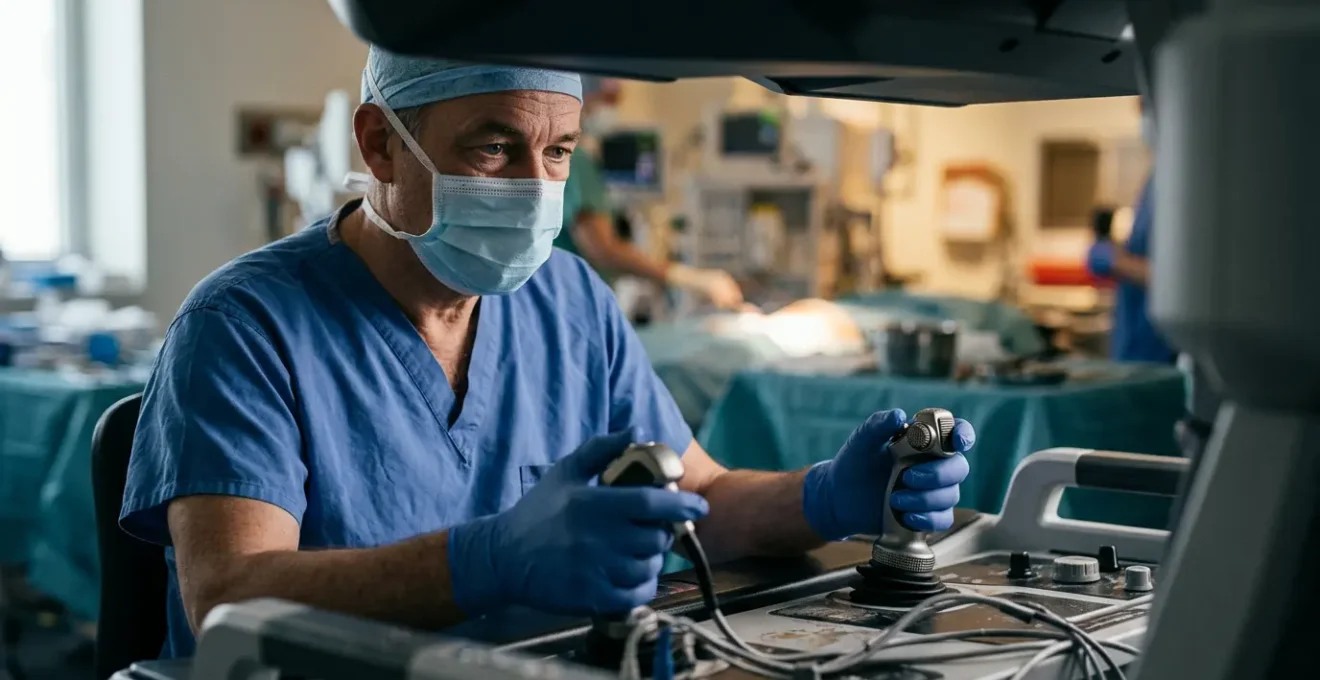
La véritable innovation en robotique chirurgicale ne réside pas seulement dans la suppression du tremblement, mais dans la résolution de défis techniques et réglementaires invisibles qui redéfinissent les limites de la sécurité et de l’efficacité au bloc opératoire.
- La viabilité de la téléchirurgie dépend du respect d’un seuil de latence critique de 200 ms, au-delà duquel le risque d’erreur devient inacceptable.
- L’intégration de robots non-stérilisables est rendue possible par des stratégies d’asepsie indirecte, comme les housses stériles et des procédés de décontamination à basse température.
Recommandation : Pour tout projet d’intégration, l’évaluation doit porter non pas sur la machine elle-même, mais sur la robustesse de l’écosystème qui l’entoure : de la gestion de la latence réseau à la complexité de la validation logicielle.
Pour tout chirurgien, la quête de la perfection gestuelle est une constante. Le tremblement physiologique, même infime, représente une limite naturelle que la technologie promet de repousser. La robotique chirurgicale est universellement reconnue pour sa capacité à filtrer ces micro-mouvements, offrant une stabilité mécanique inégalée. Cette prouesse permet des interventions plus fines, des incisions réduites et, en théorie, une récupération accélérée pour le patient. L’image du robot Da Vinci, avec ses bras articulés d’une précision millimétrique, a largement contribué à populariser cette vision d’une chirurgie augmentée.
Cependant, réduire la révolution robotique à la seule suppression du tremblement serait une erreur stratégique. Pour les décideurs hospitaliers et les praticiens innovants, la véritable valeur se niche dans la compréhension des défis cachés que cette technologie a dû surmonter. Car si la main du robot est stable, qu’en est-il de la connexion qui le relie au chirurgien à distance ? Comment garantir une stérilité absolue lorsque l’électronique complexe ne supporte pas les protocoles d’autoclave ? Et comment permettre au chirurgien de « sentir » les tissus qu’il manipule à travers une interface purement numérique ?
Cet article propose de dépasser la surface pour explorer le « pourquoi du comment ». Nous allons analyser les solutions contre-intuitives et les verrous technologiques qui constituent le véritable cœur de l’innovation en robotique médicale. Il ne s’agit pas seulement de comprendre comment un robot reste stable, mais de saisir la complexité de l’écosystème qui rend cette stabilité cliniquement viable et sûre. De la latence mortelle à la neuroplasticité assistée, nous décrypterons les principes qui séparent un simple outil d’une véritable révolution médicale.
Pour naviguer au cœur de ces enjeux stratégiques, cet article s’articule autour des défis et des solutions qui façonnent la robotique médicale moderne. Découvrez les mécanismes qui rendent possible l’impossible au bloc opératoire.
Sommaire : Les enjeux technologiques de la chirurgie robot-assistée
- Opérer à distance : pourquoi 200ms de latence est la limite absolue avant le danger mortel ?
- Housses stériles : le défi de concevoir un robot qui passe au bloc sans être stérilisable lui-même
- Retour de force : permettre au chirurgien de « sentir » la dureté des tissus via la console
- Pipetage automatique : comment traiter 10 000 échantillons par jour sans erreur de dosage ?
- Marquage CE Médical : le parcours du combattant pour prouver qu’un algorithme ne tuera personne
- Gants connectés : sentir ce que le robot touche à distance pour les opérations délicates
- Comment automatiser la règle du « Premier Périmé, Premier Sorti » pour réduire le gaspillage de 20% ?
- Exosquelette de rééducation : comment le robot réapprend-il au cerveau à marcher (Neuroplasticité) ?
Opérer à distance : pourquoi 200ms de latence est la limite absolue avant le danger mortel ?
La promesse de la téléchirurgie – opérer un patient à des centaines de kilomètres de distance – se heurte à une contrainte physique implacable : la vitesse de la lumière. Chaque commande envoyée par le chirurgien et chaque image vidéo renvoyée par l’endoscope subissent un délai, ou latence. Si ce délai est trop long, le cerveau du praticien ne peut plus corréler ses actions avec le retour visuel. C’est le seuil de déconnexion sensorielle, un point de bascule où le geste devient dangereux.
Des études cliniques rigoureuses ont permis de quantifier cette limite. Le seuil critique au-delà duquel la sécurité du patient est compromise a été établi à 200 millisecondes, selon une étude à laquelle a participé Manuela Perez, professeure de chirurgie digestive au CHU de Nancy. Dépasser ce délai, c’est comme conduire avec une seconde de retard : l’accident est inévitable. Les ingénieurs doivent donc non seulement concevoir des robots précis, mais aussi garantir une infrastructure réseau d’une robustesse et d’une rapidité extrêmes, souvent via des fibres optiques dédiées.
Cette contrainte a des implications stratégiques majeures pour le déploiement de la chirurgie à distance, limitant son application aux zones géographiques où une connectivité à très faible latence peut être garantie. L’enjeu n’est plus seulement médical, il devient un enjeu d’infrastructure réseau. Comme le souligne la professeure Manuela Perez, l’impact d’une latence mal maîtrisée est concret et potentiellement fatal :
Optimiser le retour de l’information visuelle et la latence dans la transmission des commandes est le grand défi de la robotique à distance. Quand vous êtes en train de travailler autour d’une artère, il suffit d’une seconde pour faire un trou sans s’en rendre compte.
– Manuela Perez, Professeure de chirurgie digestive au CHU de Nancy
Ce défi de la latence est une illustration parfaite de la complexité cachée de la robotique chirurgicale, où la performance dépend autant des câbles de fibre optique que des bras articulés du robot.

Comme le suggère cette image, la fiabilité de l’acte chirurgical à distance repose sur un flux d’informations continu et quasi instantané, un ballet de données où chaque milliseconde compte pour la sécurité du patient. La maîtrise de ce flux est une condition non négociable au succès de la téléchirurgie.
Housses stériles : le défi de concevoir un robot qui passe au bloc sans être stérilisable lui-même
L’un des paradoxes les plus fondamentaux de la robotique chirurgicale réside dans l’asepsie. Un bloc opératoire est un sanctuaire de stérilité, où chaque instrument doit être traité pour éliminer tout micro-organisme. Or, un robot chirurgical, avec ses moteurs, ses capteurs et son électronique complexe, ne peut survivre aux méthodes de stérilisation standard. Les autoclaves, qui sont la norme pour les instruments métalliques, soumettent le matériel à des conditions extrêmes.
En effet, selon les normes de stérilisation médicale, un cycle standard implique de la vapeur d’eau à 134°C pendant 18 minutes sous pression. Une telle procédure détruirait instantanément les composants électroniques sensibles d’un robot. Face à cette impossibilité physique, les ingénieurs ont dû adopter une approche de contournement : l’asepsie indirecte. Puisque le robot ne peut être stérile, on le drape intégralement dans des housses stériles à usage unique conçues sur mesure.
Cette solution, bien qu’efficace, crée ses propres défis de conception. Les housses doivent épouser parfaitement la forme complexe des bras robotiques, sans entraver leurs mouvements ni réduire la précision. Elles doivent être robustes pour ne pas se déchirer pendant une longue intervention, tout en étant suffisamment fines pour ne pas altérer les sensations du chirurgien, notamment le retour de force. Parallèlement, des solutions de stérilisation à basse température ont été développées pour les composants détachables. La stérilisation à l’H2O2 vaporisé (VHP), par exemple, a permis de traiter des éléments thermosensibles comme les câbles ou certaines parties des bras robotiques qui ne supportent pas la chaleur de l’autoclave.
La conception d’un robot chirurgical intègre donc dès le départ cette contrainte d’asepsie. L’architecture de la machine, les matériaux utilisés et la modularité des pièces sont pensés pour faciliter le drapage stérile et la décontamination des quelques parties exposées. C’est un exemple remarquable où l’innovation ne consiste pas à résoudre le problème de front, mais à le contourner de manière élégante et sûre.
Retour de force : permettre au chirurgien de « sentir » la dureté des tissus via la console
La suppression du tremblement est un avantage indéniable, mais elle a un coût : la perte du contact direct avec le patient. En chirurgie traditionnelle, le praticien sent la résistance des tissus, la tension des sutures, la texture des organes. Cette information tactile, ou haptique, est cruciale pour doser la force et éviter de léser des structures fragiles. Or, la première génération de robots chirurgicaux, bien que très précise, a créé une barrière sensorielle.
Le système Da Vinci, leader historique du marché, en est l’exemple le plus connu : il n’offre aucune sensation tactile transmise au chirurgien. Le praticien opère en se fiant uniquement à la vue, compensant l’absence de toucher par son expérience et une analyse visuelle accrue des déformations tissulaires. Cette absence de retour de force est l’une des critiques les plus récurrentes et a poussé l’industrie à développer la prochaine génération de robots dotés de capacités haptiques. On parle alors de proprioception déléguée : le sens du toucher est délégué à la machine, qui le retranscrit au chirurgien.
L’intégration du retour de force est un défi technologique majeur. Elle nécessite des capteurs de force miniaturisés à l’extrémité des instruments, des actionneurs dans les manettes de la console de commande et un algorithme qui traduit en temps réel les forces mesurées en sensations pour le chirurgien. L’objectif est de recréer une boucle sensori-motrice complète, où le chirurgien sent ce que le robot touche. L’importance clinique de cette technologie est de plus en plus documentée.
Le retour tactile simule une sensation physique qui aide le chirurgien à évaluer la résistance tissulaire et à doser la force. Un avis clinique souligne que le retour haptique réduit les erreurs lors de gestes délicats sur structures fragiles.
– Étude clinique, Recherche sur la chirurgie robotisée et retour haptique
Le développement du retour de force n’est pas un simple ajout de confort. C’est une évolution fondamentale qui vise à restaurer une dimension essentielle de l’acte chirurgical, augmentant potentiellement la sécurité et permettant d’aborder des procédures encore plus délicates avec une confiance accrue.
Pipetage automatique : comment traiter 10 000 échantillons par jour sans erreur de dosage ?
Au-delà du bloc opératoire, la robotique joue un rôle tout aussi critique dans les laboratoires d’analyses médicales. Le traitement d’un grand volume d’échantillons, que ce soit pour le diagnostic, la recherche pharmaceutique ou le criblage à haut débit (High-Throughput Screening), pose un défi de taille : comment garantir une précision absolue et une traçabilité parfaite à une échelle industrielle ? La réponse réside dans les plateformes de pipetage automatique.
Un laborantin humain, même très expérimenté, est sujet à la fatigue, à la variabilité et à l’erreur. Pipeter manuellement des milliers de micro-volumes de liquide est une tâche répétitive et fastidieuse où le risque d’erreur de dosage ou de contamination croisée est élevé. Un robot de pipetage, lui, peut exécuter la même tâche 24h/24 avec une précision et une répétabilité sub-microlitriques. Ces systèmes peuvent manipuler jusqu’à 384 échantillons simultanément (dans des plaques microtitres), traitant plus de 10 000 échantillons par jour.
La technologie derrière cette performance est sophistiquée. Les têtes de pipetage sont équipées de capteurs de pression pour détecter le niveau de liquide dans chaque puits, évitant ainsi de « piper de l’air ». Des systèmes de détection de caillots peuvent identifier des échantillons sanguins coagulés et signaler une erreur. Chaque échantillon et chaque plaque sont tracés par des lecteurs de codes-barres, garantissant une traçabilité sans faille de la réception de l’échantillon jusqu’au résultat final. L’ensemble du processus est orchestré par un logiciel qui gère des protocoles complexes, des dilutions en série aux ajouts de réactifs multiples.
L’automatisation du pipetage ne se contente pas d’augmenter la cadence. Elle standardise les protocoles, élimine la variabilité inter-opérateur et libère le personnel hautement qualifié pour des tâches à plus forte valeur ajoutée, comme l’analyse des résultats et l’interprétation des données. C’est une brique technologique essentielle qui a permis l’essor de la génomique, de la protéomique et du diagnostic à grande échelle.
Marquage CE Médical : le parcours du combattant pour prouver qu’un algorithme ne tuera personne
Si la sécurité mécanique d’un robot est relativement simple à évaluer, la validation de son logiciel est un défi d’une tout autre nature. Avec l’avènement de l’intelligence artificielle en chirurgie, la question n’est plus seulement « le bras du robot va-t-il lâcher ? » mais « l’algorithme va-t-il prendre la bonne décision ? ». Prouver qu’un logiciel est non seulement efficace mais aussi intrinsèquement sûr est le cœur du processus de validation algorithmique, un véritable parcours du combattant réglementaire.
En Europe, tout dispositif médical, y compris le logiciel qui le pilote (Software as a Medical Device – SaMD), doit obtenir le marquage CE Médical en conformité avec le règlement MDR (2017/745). Ce processus exige des fabricants qu’ils fournissent des preuves cliniques robustes de la sécurité et des performances de leur produit. Pour un algorithme, cela signifie démontrer, par une documentation exhaustive et des essais rigoureux, qu’il ne présente aucun risque inacceptable pour le patient.
Le processus implique une analyse de risque systématique (selon la norme ISO 14971), où chaque défaillance potentielle du logiciel et ses conséquences sont identifiées et mitigées. Il faut prouver la cybersécurité du système pour éviter toute prise de contrôle malveillante. Mais surtout, il faut mener une évaluation clinique. Cela peut inclure des tests sur des données rétrospectives, des simulations, et finalement des essais cliniques sur des patients pour démontrer que l’algorithme apporte un bénéfice réel sans introduire de nouveaux dangers. C’est un processus long, coûteux et extraordinairement exigeant, qui peut prendre plusieurs années.
Pour les directions d’hôpitaux, la présence du marquage CE Médical sur un robot ou un logiciel d’aide à la décision est donc bien plus qu’un simple label. C’est la garantie qu’un organisme notifié indépendant a scruté chaque ligne de code et chaque décision de conception pour s’assurer qu’elle répond aux plus hauts standards de sécurité du patient.
Plan d’action : points clés pour l’audit d’un algorithme médical
- Documentation réglementaire : Vérifier la présence et la classe du marquage CE Médical (MDR) et la déclaration de conformité du fabricant.
- Données de validation clinique : Exiger l’accès au rapport d’évaluation clinique qui prouve les performances et la sécurité de l’algorithme sur des données réelles.
- Analyse de risque et cybersécurité : Examiner le dossier de gestion des risques (ISO 14971) et les mesures de protection contre les cyberattaques.
- Intégration et interopérabilité : Évaluer la compatibilité de l’algorithme avec les systèmes d’information hospitaliers (SIH) et les protocoles existants.
- Formation et support : S’assurer que le fabricant propose un plan de formation complet pour les équipes cliniques et un support technique réactif.
Gants connectés : sentir ce que le robot touche à distance pour les opérations délicates
Pour combler le déficit sensoriel des systèmes robotiques traditionnels, la recherche s’oriente vers des interfaces de plus en plus immersives. L’une des pistes les plus prometteuses est l’utilisation de gants connectés. L’idée est simple en théorie : équiper le chirurgien d’un gant qui peut à la fois suivre les mouvements de sa main avec une extrême précision et lui retransmettre des sensations tactiles provenant de l’instrument robotique.
Ces gants haptiques représentent le summum de la proprioception déléguée. Ils sont truffés de capteurs (gyroscopes, accéléromètres) pour capturer l’orientation et les gestes de la main et des doigts. Mais leur véritable innovation réside dans les actionneurs. Ce sont de minuscules moteurs vibrants, des coussinets gonflables ou des systèmes électro-actifs qui exercent des pressions ou des vibrations sur la peau du chirurgien. Lorsqu’un instrument robotisé entre en contact avec un tissu, des capteurs de force à son extrémité mesurent la pression, et cette information est transmise en temps réel aux actionneurs du gant, qui la reproduisent sur la main du praticien.
La recherche explore différentes modalités pour optimiser cette retransmission d’information. Des travaux comparent le retour tactile (vibrations sur la peau) au retour kinesthésique, qui utilise des exosquelettes de main pour appliquer une contre-force et simuler la résistance d’un objet. L’objectif est de trouver le meilleur compromis entre réalisme de la sensation, confort pour l’utilisateur et absence de latence. Ces technologies visent à rendre le contrôle du robot aussi intuitif que l’usage de sa propre main.

Cette technologie, encore largement au stade de la recherche et du développement, pourrait révolutionner les procédures nécessitant une grande finesse, comme la microchirurgie nerveuse ou vasculaire. En redonnant au chirurgien son sens du toucher, les gants connectés promettent de lever l’une des dernières barrières entre l’homme et la machine au service du patient.
Comment automatiser la règle du « Premier Périmé, Premier Sorti » pour réduire le gaspillage de 20% ?
La précision robotique ne se limite pas au geste chirurgical. Elle transforme également la logistique hospitalière, un domaine où l’inefficacité peut coûter cher, tant sur le plan financier que sanitaire. La gestion des stocks de dispositifs médicaux et de médicaments est un cas d’école. La règle d’or est le « Premier Périmé, Premier Sorti » (FEFO – First-Expired, First-Out), qui vise à utiliser en priorité les produits dont la date de péremption est la plus proche. En gestion manuelle, cette règle est difficile à appliquer rigoureusement, entraînant un gaspillage significatif.
L’automatisation offre une solution radicale à ce problème. Des systèmes de stockage et de récupération automatisés (AS/RS), souvent appelés pharmacies ou magasins robotisés, peuvent gérer des milliers de références avec une efficacité sans faille. Chaque produit est identifié par un code-barres ou une étiquette RFID à son entrée en stock, enregistrant son numéro de lot et sa date de péremption dans un système de gestion d’entrepôt (WMS).
Lorsqu’une commande est passée depuis un service de soin, le WMS identifie automatiquement le produit adéquat répondant au critère FEFO. Un bras robotique ou un transstockeur se déplace alors de manière autonome dans les allées pour prélever la boîte précise et l’acheminer vers un point de distribution. Ce processus élimine les erreurs humaines, garantit une rotation parfaite des stocks et offre une traçabilité totale. En cas de rappel de lot par un fabricant, le système peut identifier et isoler en quelques secondes tous les produits concernés.
L’impact est direct : des études montrent que l’automatisation de la logistique peut réduire le gaspillage lié aux péremptions jusqu’à 20% ou plus. Elle optimise également l’espace de stockage et libère le temps du personnel soignant et des pharmaciens, qui peuvent se consacrer à des tâches à plus haute valeur clinique. C’est une application moins spectaculaire que la chirurgie, mais dont le retour sur investissement et l’impact sur la sécurité et l’efficience de l’hôpital sont massifs.
À retenir
- La performance de la téléchirurgie est directement limitée par un seuil de latence réseau de 200 ms, un facteur d’infrastructure plus que de mécanique.
- L’asepsie des robots chirurgicaux repose sur des stratégies de contournement, comme les housses stériles, car l’électronique ne supporte pas la stérilisation standard.
- Le retour de force (haptique) est la prochaine frontière pour restaurer le sens du toucher du chirurgien, compensant la perte sensorielle des systèmes actuels.
Exosquelette de rééducation : comment le robot réapprend-il au cerveau à marcher (Neuroplasticité) ?
La robotique s’invite également dans le parcours de soin post-opératoire ou post-traumatique, notamment en rééducation neurologique. Pour un patient ayant subi un AVC ou une lésion de la moelle épinière, réapprendre à marcher est un processus long et ardu. Les exosquelettes de rééducation motorisée agissent comme des tuteurs intelligents qui assistent le patient, mais leur véritable rôle va bien au-delà du simple soutien physique : ils sont des catalyseurs de neuroplasticité assistée.
La neuroplasticité est la capacité du cerveau à se réorganiser en créant de nouvelles connexions neuronales. Pour réapprendre un mouvement comme la marche, le cerveau a besoin de répétitions intensives et correctes du schéma moteur. C’est précisément ce que permet un exosquelette. Il guide les jambes du patient dans un mouvement de marche parfait, des milliers de fois par séance, une intensité impossible à atteindre avec une rééducation manuelle classique. Chaque mouvement correct envoie des signaux sensoriels au cerveau (proprioception), qui renforcent progressivement les nouvelles voies neuronales responsables de la marche.
L’innovation ne s’arrête pas là. Les recherches les plus récentes montrent que l’efficacité de la rééducation est décuplée lorsque l’on couple l’exosquelette à des environnements de réalité virtuelle et de gamification. En transformant l’exercice répétitif en un jeu où le patient doit atteindre des objectifs dans un monde virtuel, on active le système de récompense du cerveau (libération de dopamine). Le patient se concentre sur le jeu et non sur l’effort, ce qui facilite la répétition intensive et accélère la réorganisation cérébrale. Le robot mesure en continu la force déployée par le patient, ajustant son niveau d’assistance pour le pousser à progresser.
L’exosquelette n’est donc pas une simple machine qui fait marcher le patient. C’est une interface active entre le corps, le cerveau et un environnement numérique, conçue pour stimuler de manière optimale la capacité naturelle du cerveau à se réparer. Il fournit l’intention, le mouvement correct et la motivation, trois piliers fondamentaux pour réactiver la neuroplasticité.
Pour prendre des décisions éclairées sur l’adoption de ces technologies, il est donc essentiel de maîtriser ces principes sous-jacents. L’avenir de la médecine de précision se construit sur cette alliance entre l’intelligence mécanique et la compréhension fine des défis humains, réglementaires et biologiques.